Was ist das C-Peptid?
Die sog. Beta-Zellen der Bauchspeicheldrüse stellen das Insulin
her. Dabei bilden sie zuerst eine Vorstufe des Insulins, das Proinsulin. Dieses wird dann
in das Insulin und eben das C-Peptid gespalten. Beide werden dann ins Blut ausgeschüttet.
Das C-Peptid (Connecting-Peptide) wird deswegen "Verbindungs-"Peptid genannt,
weil es im Proinsulin die beiden Ketten des späteren Insulins verbindet. Die
untenstehende Abbildung macht dies klarer.
Die Ausschüttung von
Insulin, C-Peptid und Proinsulin |
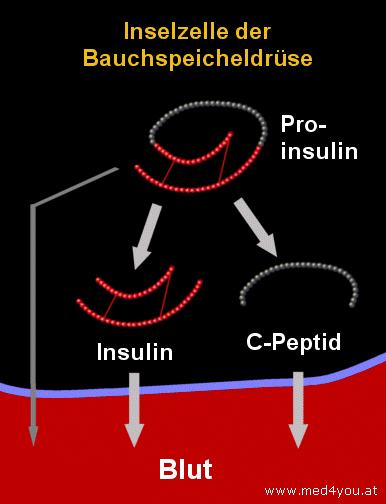 |
Insulin wird in den Inselzellen der
Bauchspeicheldrüse (genauer gesagt, in den sog. beta-Zellen) gebildet. Die bilden aber
zuerst einmal eine Vorstufe von Insulin, das Proinsulin.
Dieses wird in Insulin (rot) und das C-Peptid (grau) gespalten.
Wann immer ein Molekül Insulin ausgeschüttet wird, gelangt auch ein Molekül
C-Peptid ins Blut.
Aber auch Proinsulin selbst wird (in geringen Mengen) ans Blut abgegeben. |
C-Peptid wird immer dann ins Blut
ausgeschüttet, wenn auch Insulin ausgeschüttet wird.
Bezüglich der Regulation der C-Peptid Ausschüttung siehe daher Abschnitt Regulation der Insulinausschüttung auf der
Insulin-Seite.
Welche Funktion hat das C-Peptid im
Blut
Noch konnte man keine finden.
Warum bestimmt man C-Peptid im Blut?
Die Bestimmung von C-Peptid ist eine Spezialuntersuchung, die relativ selten durchgeführt
wird. Zur Diagnose der Zuckerkrankheit ist sie im Allgemeinen nicht nötig.
Das C-Peptid wird oft im Rahmen von klinischen Tests untersucht, wo man dem Patienten eine
Substanz (z.B. Zucker oder ein Hormon) verabreicht, oder ihn längere Zeit hungern lässt
und dann überprüft, wie der C-Peptidspiegel darauf reagiert.
Man misst C-Peptid im Blut:
- Bei der Hypoglykämie (Unterzucker),
- um die Ursache des niedrigen Blutzuckers zu klären.
- bei Zuckerkrankheit (Diabetes mellitus),
- um zu sehen, wieviel Insulin die Bauchspeicheldrüse noch liefert
oder bei Anregung liefern kann.
Dies hilft entscheiden, ob bei Diabetes Typ 2 eine Insulin-Behandlung sinnvoll
ist.
- um spezielle, seltenere Ursachen des Diabetes zu erkennen
Könnte man nicht genauso gut Insulin messen?
Meistens ja, das C-Peptid hat aber verschiedene Vorteile:
- Insulin wird sehr rasch vorwiegend von der Leber abgebaut. Die
Funktion der Leber hat daher Einfluss auf die Insulinspiegel im Blut. Beim C-Peptid ist
das nicht der Fall.
- Der Insulinspiegel sagt nichts darüber aus, ob das Insulin aus der
Bauchspeicheldrüse kommt oder als Medikament verabreicht wurde. Das C-Peptid kommt sicher
aus der Bauchspeicheldrüse. Findet man hohes Insulin aber keine C-Peptid-Erhöhung wurde
Insulin verabreicht.
- C-Peptid bleibt im Gegensatz zu Insulin länger im Blut, es wird
nicht so schnell abgebaut. Eine nur kurzfristig hohe Insulinkonzentration kann man
leichter "verpassen", das C-Peptid bleibt länger erhöht.
Darüber hinaus ist die Bestimmung von C-Peptid heute nicht mehr
aufwändiger als die von Insulin.
Wie misst man das C-Peptid?
Einerseits ganz "normal" mit einer Blutabnahme in der Früh
nach 12-stündiger Nüchternphase wie die meisten anderen Laborwerte auch. Andererseits
gibt es spezielle Tests, bei denen man das C-Peptid nach dreitägigem Fasten misst oder
nachdem man die Bauchspeicheldrüse mit Glukose oder Glukagon zur Insulin-Produktion (und
damit auch zur C-Peptid-Produktion) angeregt hat.
Wie kommt es zu erhöhten C-Peptid- /
Insulinspiegeln?
Prinzipiell gibt es für unpassend hohe oder wirklich erhöhte C-Peptid- oder
Insulinspiegel folgende Ursachen:
Unpassend hoch (Blutzuckerspiegel ist eher niedrig,
Insulin würde nicht benötigt werden):
- C-Peptid und Insulin werden von einem Tumor produziert (dessen Zellen
unterliegen nicht der normalen Steuerung durch den Blutzuckerspiegel).
- Die C-Peptid- und Insulinausschüttung wurde durch Medikamente
angeregt.
- Sehr selten auch durch bestimmte Antikörper bei
Autoimmunerkrankungen, durch die die Insulin-produzierenden Zellen angeregt werden.
Wirklich erhöht:
- Zuckerkrankheit vom Typ 2 und andere spezielle Formen der
Zuckerkrankheit, bei denen Insulin nicht ausreichend auf die Zellen wirken kann. Als
Ausgleich wird mehr Insulin (und C-Peptid) ausgeschüttet.
- Erkrankungen oder Situationen, die den Blutzucker erhöhen. Als
Reaktion wird vermehrt Insulin (und C-Peptid) ausgeschüttet.
- Fettleibigkeit
Genaueres siehe weiter unten unter Erhöhungen.
Wie kommt es zu erniedrigten C-Peptid-
/ Insulinspiegeln?
Prinzipiell gibt es für unpassend niedrige oder wirklich erniedrigte C-Peptid- oder
Insulinspiegel folgende Ursachen:
- Zerstörung der Insulin-produzierenden Zellen (Typ 1 Diabetes, andere
Erkrankungen der Bauchspeicheldrüse, Medikamente, Gifte, Virusinfektionen),
- Überforderung und Schädigung der Insulin-produzierenden Zellen
(Typ 2 Diabetes),
- seltene Erbschäden der Insulin-produzierenden Zellen
- ein Tumor produziert ein Hormon, das die Insulinausschüttung hemmt.
Genaueres siehe weiter unten unter Verminderung. |



